
En junio de 2021, a Alyssa Maness, de 32 años, le diagnosticaron POTS, un trastorno del sistema nervioso que, según sus médicos, fue provocado por el covid.
POTS, o síndrome de taquicardia ortostática postural, le causó entumecimiento en los brazos y las piernas, una sensación de hormigueo y caídas repentinas en su ritmo cardíaco.
Debido a que sus problemas cardíacos no han desaparecido, a principios de 2022 sus médicos comenzaron a realizar una serie de pruebas de laboratorio para tratar de comprender mejor sus síntomas de covid de larga data.
Cuando Maness envió las pruebas a su aseguradora, Anthem Blue Cross, el proveedor consideró que las pruebas eran médicamente innecesarias y se negó a cubrir los costos. Ahora es responsable de las facturas médicas, que ya le han costado más de $10,000 de su bolsillo.
«Estoy en un punto en el que desafortunadamente me di por vencido», dijo Maness, quien tiene un doctorado. estudiante en Sacramento, California. Muchas de sus llamadas de seguros han sido rechazadas. «Ya ni siquiera tengo el ancho de banda mental para luchar contra esto, porque está claro que lo más probable es que falle».
Maness se encuentra entre varios pacientes de Covid desde hace mucho tiempo en los Estados Unidos entrevistados por NBC News que dicen que sus aseguradoras se niegan a brindar cobertura relacionada con su enfermedad.
Pero probablemente haya muchos más. Hasta 4 millones de trabajadores a tiempo completo están fuera de la fuerza laboral debido a la larga duración de Covid, encuentra un estudio de la Institución Brookingsun grupo de expertos con sede en Washington.
NBC News pidió comentarios a las aseguradoras.
Para algunos, la atención que necesitan para controlar su enfermedad crónica los ha dejado con una deuda médica, que fácilmente puede ascender a miles o incluso decenas de miles de dólares, dicen los expertos. No se sabe a cuántas personas se les niega la cobertura, pero un papel publicado en mayo en el Foro de Salud JAMA estimó que los costos médicos individuales de Covid prolongado podrían rondar los $ 9,000 por año.
Parte del problema, dicen los expertos, es la ambigüedad de los síntomas prolongados de covid, que pueden variar desde fatiga extrema hasta pérdida del gusto y el olfato y palpitaciones debilitantes del corazón. No existe una prueba oficial para diagnosticar la enfermedad, ni se recomienda ningún tratamiento específico. Esto hace que sea más difícil para los médicos ofrecer un tratamiento adecuado.
Antes de pagar, las compañías de seguros a menudo quieren saber si el tratamiento ha demostrado su eficacia.
Los pacientes con Covid prolongados pueden impugnar las reclamaciones denegadas a través de apelaciones o acudir a los tribunales, un enfoque agotador y que requiere mucho tiempo para cualquier paciente, y mucho menos para aquellos que pueden sufrir fatiga y confusión mental, dijo Michele Johnson, directora ejecutiva del Centro de Justicia de Tennessee. un grupo de asistencia legal que durante mucho tiempo ha ayudado a los pacientes de Covid a obtener cobertura médica.
«Están tratando de mantener sus trabajos o seguir cuidando de sus familias», dijo, «y hay tanta burocracia y papeleo que se están ahogando».
«Necesidad médica»
Los expertos dicen que las compañías de seguros a menudo niegan los reclamos de atención de Covid largos porque no lo consideran una «necesidad médica».
El término Es lo que usan las compañías de seguros para evaluar si aprueban o niegan un reclamo, dijo Linda Bergthold, exinvestigadora de políticas de salud en el Centro de Políticas de Salud de la Universidad de Stanford.
El término fue utilizado por las compañías de seguros durante décadas, pero no recibió un marco formal hasta finales de la década de 1990, que Bergthold ayudó a desarrollar.
Para que la atención que recibe un paciente sea considerada médicamente necesaria por un proveedor de seguros, debe haber una investigación sustancial o evidencia que demuestre que funciona, dijo.
Es «un tema clave para la covid prolongada», dijo, porque la enfermedad es muy nueva y aún no se comprende bien.
“La investigación, como todo con Covid, es completamente nueva”, dijo. «Nadie sabe realmente lo que funciona y nadie entiende realmente por qué algunas personas lo tienen más tiempo que otras».
Ciertamente, a partir de 2021, existen códigos de diagnóstico para la covid prolongada, herramientas clave utilizadas por los médicos para caracterizar los diagnósticos médicos para la cobertura de seguros, dijo el Dr. Alan Kwan, cardiólogo del Centro Médico Cedars-Sinai de Los Ángeles. Sin embargo, esos códigos no siempre cubren la miríada de problemas de salud asociados con el covid prolongado, dijo.
POTS, por ejemplo, no tiene un código de diagnóstico estandarizado y solo recientemente se ha relacionado con Covid.
Los médicos pueden trabajar duro para obtener un diagnóstico formal de un paciente durante un largo período de covid para ayudar con el seguro, aunque hay no es una prueba oficial durante mucho tiempo Covid y las pruebas que se hacen pueden no estar cubiertas por el seguro.
Algunos pacientes eventualmente pueden obtener cobertura después de apelar a su seguro, pero por lo general no antes de desembolsar cientos de dólares, dijo Kwan.
Otros pueden no tener tanta suerte y tener que pagar la mayor parte de su atención de su bolsillo.
Eso es lo que le pasó a Amy Cook, de 51 años, del condado de Orange, California.
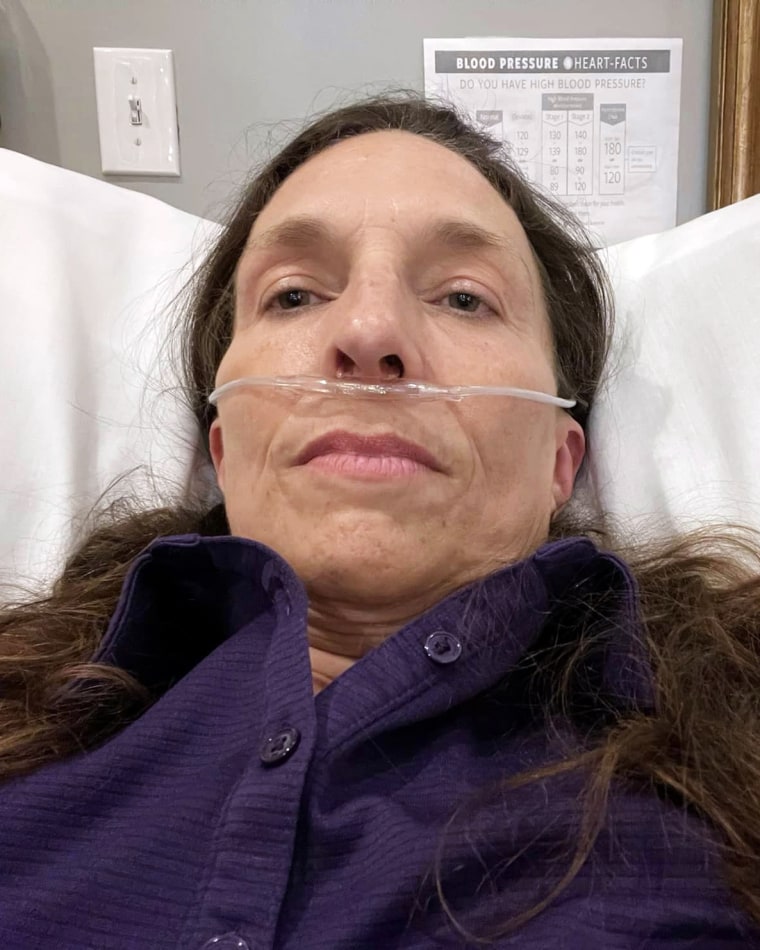
En mayo de 2022, contrajo covid, lo que le provocó múltiples problemas de salud a largo plazo, como congestión en el pecho, latidos cardíacos irregulares, dolores de cabeza y discapacidad visual.
Cook, que trabaja a tiempo completo como directora de operaciones de una empresa de consultoría, dijo que estuvo postrada en cama durante cuatro meses debido a sus prolongados síntomas de covid.
Alrededor de octubre, su médico le recomendó que probara la naltrexona, un fármaco utilizado para la adicción a los opioides que se ha mostrado prometedor para aliviar los síntomas duraderos de covid, así como oxígeno hiperbárico. Ambas terapias se están probando en ensayos clínicos como tratamientos potenciales para la enfermedad, aunque la Administración de Alimentos y Medicamentos tampoco está aprobada para la enfermedad.
Aetna, su aseguradora, se negó a cubrir la mayor parte del costo de los tratamientos.
«Tengo menos de $28,000 a partir de ahora y tengo más tratamientos por venir», dijo Cook sobre sus gastos personales.
Cook dijo que actualmente estaba en una posición financiera para autofinanciar el tratamiento, aunque todavía no se había recuperado de su enfermedad y los gastos podrían aumentar fácilmente.
«No sé cuándo puedo parar», dijo.
En un comunicado, Alex Kepnes, portavoz de Aetna, dijo que no existe una definición única para Covid prolongado y que las decisiones de cobertura «se basan en la necesidad médica y las pautas basadas en la evidencia».
«Estamos enfocados y comprometidos a brindarles a nuestros miembros acceso a la atención y el tratamiento para los servicios médicamente necesarios para ayudarlos a sobrellevar sus afecciones y mejorar su salud», dijo.
¿Qué se puede hacer?
Johnson, del Centro de Justicia de Tennessee, dijo que un paciente puede mejorar sus posibilidades de que el seguro apruebe su reclamo asegurándose de tener un plan incluso antes de ingresar al consultorio del médico.
Sus consejos:
- Pregunte cuánto costará la atención.
- Pídale al médico que le explique claramente en los documentos del seguro por qué era necesaria la atención.
Trabajar con un médico puede ser «muy efectivo», dijo Johnson, porque generalmente están capacitados para saber qué cumple con los estándares de cobertura de las aseguradoras.
Si eso no funciona y el seguro niega el reclamo del paciente, el paciente puede apelar la decisión, dijo. Abajo la Ley del Cuidado de Salud a Bajo Precio, todas las aseguradoras de salud deben tener un proceso de apelación externo que permite al paciente impugnar el veredicto del proveedor.
«La idea de que se pueden rechazar los servicios sin la posibilidad de apelar ya no es cierta», dijo.
Si aún no tienen éxito en este punto, los pacientes pueden comenzar a entrar en pánico, dijo Johnson, ya que la factura impaga puede llevarse a cobranza y los pacientes pueden verse afectados en su puntaje de crédito. Los proveedores suelen ofrecer un plazo de pago muy corto y las apelaciones suelen tardar meses.
Maness, de California, dijo que se asustó al menos una vez cuando su aseguradora tardó demasiado en responder a su llamada y terminó pagando cientos de dólares por su factura.
Lo que haga un paciente después de eso dependerá de su seguro de salud, dijo Johnson.
Las personas con Medicaid, por ejemplo, pueden demandar ante los tribunales si creen que la denegación fue injustificada. Para aquellos con seguro privado, lo que pueden hacer es menos claro, pero una opción es comunicarse con el Departamento de Comercio y Seguros del estado, que regula las compañías de seguros.
Johnson sugirió que los pacientes enmarquen su queja diciendo: «Permitieron que este seguro hiciera esto en nuestro estado y niegan constantemente los beneficios esenciales».